
診療行為に絡んで予期せず患者が死亡した場合に、民間の第三者機関への届け出と院内調査の実施を医療機関に義務付ける制度の概要が29日、厚生労働省でまとまりました。これだけ読んでも「何のこと?」ですよね。テレビ・新聞等でも報道される注目度の高いネタですが、一般からするとイマイチ意味が分からないと思います。しかし業界内からは「医療者と患者の溝を深める」「医療が崩壊する」という厳しい意見が上がっています。ちょっと複雑ですが、マスコミの書かない裏側を解説します。
■新制度の概要
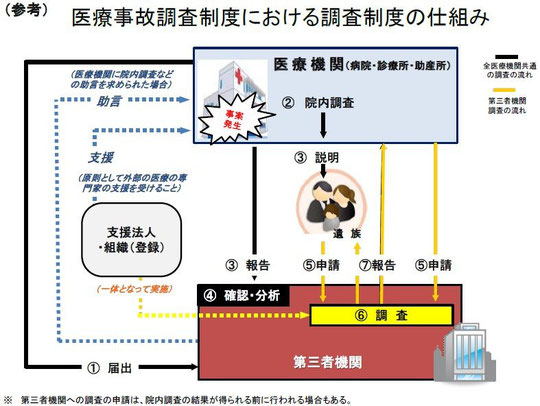
■背景~産科医逮捕事件がきっかけ
厚労省からすれば苦節7年。これまで医療界から反発を受けて頓挫した経緯もありましたが、ようやく制度創設にこぎつけようとしている、という状況です。医療事故について、第三者が調査する組織を作るべきという意見は、医療事故が大きく取りざたされた、都立広尾病院事件(1999年、同病院の入院患者が誤って消毒液を点滴されて死亡)、横浜市立大学病院事件(心臓に手術を受ける患者と肺に手術を受ける患者が、取り違えられて手術が行われた)などから言われるようになりました。大きなきっかけは、帝王切開を受けた妊婦が死亡し、産科医が2006年に逮捕、後に無罪となった福島県立大野病院事件です。医療の専門家ではない警察・検察側の捜査では真相は明らかにならず、裁判の争点も医学的な観点から見るとズレる場合が起こり得るということが、この事件によって声高に言われるようになりました。時間と労力がかかり、遺族感情は慰撫されず、迅速な救済も行われないということもあります。当時、医療側からは「適切な医療処置を行ったつもりでも、警察や検察の捜査によって”犯罪者”にされてしまうのでは医療を続けられない」と言って、現場を離れる医師も続出。こうしたことから、第三者による中立で公正な調査組織が必要だと言う声が医療者と患者側から上がり、厚労省は07年から検討を始めました。
しかし、会議ではあまりにたくさんの論点が出たため、うまく進みませんでした。ようやく08年6月には医療事故調査の法案大綱案を公表し、国の組織としての第三者機関をつくり、医師や法律家などの専門職が調査して報告書をつくるなどの内容をまとめました。ただ、悪質な事例については警察に通報するという内容が盛り込まれ、その基準があいまいだったため、医療界の強い反発を招き、頓挫しました。当時は自民党から民主党への政権交代という大きな流れも影響し、厚労省が業界に圧されていた印象もあります。
■制度創設ならず、溝も埋まらず
医療業界と患者側、厚労省のせめぎ合いをずっと取材していましたが、確かにあの大綱案には警察への届け出など不明瞭な部分が多く、医療界が反発するのも分かりました。しかし、患者側からすれば、医療界のそういう態度は「事故を隠したいのではないか」と見えたかもしれませんし、裁判しか真相(実際には真相が明らかにならないことの方が多いですが)を究明する場がない現状では、第三者機関の創設を求める感情は理解できます。医療界が自浄作用を発揮しないまま、国のアイディアに反対ばかりしているのでは、余計に一般市民からの誤解を受けるだけではないかと思っていました。その辺り、どうも医療界の未成熟さを感じるところでもあったのです。
一方で、また別の業界の目論見もあったと聞いています。就職先が少なくなっている弁護士の受け皿として調査組織が考えられており、一部の弁護士が遺族側を盾に取ったような行動をして組織創設を求めているという話が、あちこちから聞こえていました。また、警察への通報が増えたり、調査報告書ができることで医療訴訟が増えたりして、弁護士側の仕事が増える、なんて話も。官僚の天下り先が増えるという声まで。とにかく様々な思惑が動いていた議論だったのです。しかしあのままでは、医療側と患者側の溝は深まったままだったと思います。
■議論再開、猛スピードで制度創設へ
民主党政権下では雨宿りするかのように議論が下火になっていましたが、国内で医療事故調査に関するモデル事業を実施するなど、構想自体は着々と進行。厚労省は12年に検討部会を設置し、議論を再開しました。しかも、「医政局総務課はやり方が強引過ぎないか」という声が聞かれるほどのスピード。大綱案がとん挫した前回とは、制度設計の枠組みを変えました。新しい法律をつくるのではなく、あくまで現在ある医療法を改正する中で納め、警察への届け出についても従来通り医師法内の規定で対応することにしました。事故調査も原則として院内調査に任せるとして、医療側を尊重した形にしています。自民党政権という厚労省の馴染んだ時代に戻り、容赦なく制度創設に向けて動き出した感があります。
■医療界の反応は?
今回まとまった制度案について、医療界の反応はどうでしょうか。
「制度の目的に『原因究明』と『患者への説明責任』の両方を入れると、うまくいかなくなる」と反論するのは、全国医学部長病院長会議医療事故対策委員会委員長の有賀徹氏(昭和大病院長)。会議中にも「WHOのガイドラインでも、一つの制度に二つの目的を持たせると、うまく機能しないと指摘されている」と主張していました。
どういうことかというと、医療側が事故原因を究明するためには当時の状況や証拠などになるものなどをつまびらかに出していく必要があります。それによって、再発防止の方策を考えることができます。ただし、当時の状況を明らかにすることによって、警察に通報されたり、訴訟の材料にされたりしないことが保障されていなければ、医療者としても「万が一逮捕されるかも」と防御してしまい、はっきり状況や証拠を示しづらくなることが起こり得ると有賀氏は話します。また、「患者への説明責任」があると、説明された内容を基に患者が訴訟を起こすこともあり得ます。このため、海外では原因究明と被害者救済は別の組織で行われている、というのが医療側の主張なのです。
■医療訴訟が増える?
もう一つ懸念の声が上がっているのが、医療訴訟の増加です。第三者機関がつくった報告書を、遺族がどう使うかは自由です。医政局総務課の吉岡てつを課長は会議終了後の記者会見で、「民事訴訟法上、遺族が訴訟に使うことを止めることはできない」と 述べました。医療側からの丁寧な説明で納得のできた事例であっても、全例が調査され、遺族らは第三者機関に調査を求めることができます。「報告書の書き方によっては、訴訟が増えることもあり得る」と、有賀氏は危惧しています。性善説に基づけば、遺族は状況に納得すれば説明だけで十分とするかもしれませんが、賠償金を得るための手段と考える人がいないとも限りません。
また先述のように、仕事が少なくなっているという弁護士にとっては、医療訴訟に関わるチャンスと捉えるかもしれない、と言われ続けています。医療訴訟に詳しい弁護士は、「医療のことがよく分からなくても、専門家の書いた調査報告書があれば、十分」と話します。
■同じ轍を踏むのか?
どこかでこれと似たような話がありましたが、以前に説明した、「出産事故の補償金制度」です。あちらも、調査報告書が使われ、訴訟への道が残されていました。原因究明と被害者・遺族救済、再発防止を同時に行うことには無理があると述べてきましたが、同じことをまたここでやってしまっています。
実は、厚労省は無過失補償について検討する会議も開いており、当初はこの医療事故の検討部会と関連して進めるといわれていたのですが、途中からこちらの検討部会の方が突っ走った感じがしています。
事故が起こったら、まずは被害者を救済する。原因究明は別に行う。これを体系立てた仕組みをつくなければ、医療の質の向上にもつながらず、医療者と患者の溝を埋めることにもならないと思います。無過失補償制度があると、厚労省自身も新しい制度を考える場合などに、動きやすい場合もあると思うのですが。
■医療界の自律も課題
ベストセラー「医療崩壊」の著者で、医療事故にも詳しい小松秀樹氏(亀田総合病院副院長)は、今回の経緯について「医療界に自律の気概が感じられなかったことが残念だった」と話しました。日本医師会は用意していたはずの代案を示さず、厚労省からも無視されてしまったとして、「日本医師会が決定的に政治力を失ったように感じる」と話しました。日本医学会についても、「厚労省の方ばかりを向いて行動したことが問題」と苦言を呈し、本来は国から距離を置いて自律していくべき医師の集団がそうできていないことを問題視しています。
ニュースとしては、医療事故に関する調査制度の話ではありますが、この背景には、医療の世界の中で必ず起こる事故についての「原因究明」「被害者救済」「再発防止」をどうするかという、根源的なテーマがあるのです。
人間が行い、自然科学を扱う医療について、100%の安全などというものは、ありません。そうであるならば、被害を受けた人をいかに迅速に救済するか、免れ得ずに事故を起こしてしまった人と組織を再発防止に導くのか、これを両立させていかねばなりません。もちろん故意による医療事故を起こした医療者を、医療界が自浄していく仕組みも必要でしょう。そうでなければ、私たち一般市民や医療者が安心して医療に関われるようにはなりません。
しかし産科医療補償制度も、今回の調査制度も、そういう形からは遠いものになりそうです。
今後も医療は日々行われますし、医学や医療技術は発達・進歩を続けます。必ずまた同じ問題に当たる日が、来るだろうと、思います。
